JAKARTA- Rumah sakit sebagai fasilitas kesehatan dapat mengajukan klaim pembayaran biaya pelayanan kesehatan kepada BPJS Kesehatan berdasarkan perawatan yang telah diberikan kepada pasien. Proses pengajuan klaim ini dimulai dari pendataan layanan, verifikasi berkas, hingga penilaian kelayakan oleh pihak BPJS.
Setelah berkas dinyatakan lengkap, BPJS Kesehatan melakukan verifikasi administrasi dan medis untuk memastikan seluruh layanan sesuai ketentuan. Jika klaim dinyatakan valid, proses dilanjutkan ke tahap pembayaran kepada rumah sakit melalui mekanisme yang telah ditetapkan.
Alur ini dilakukan untuk memastikan transparansi, akurasi data, serta kelancaran pembayaran biaya perawatan yang ditanggung BPJS Kesehatan. Prosedur tersebut juga bertujuan menjaga kualitas pelayanan kesehatan bagi peserta JKN di seluruh fasilitas kesehatan.
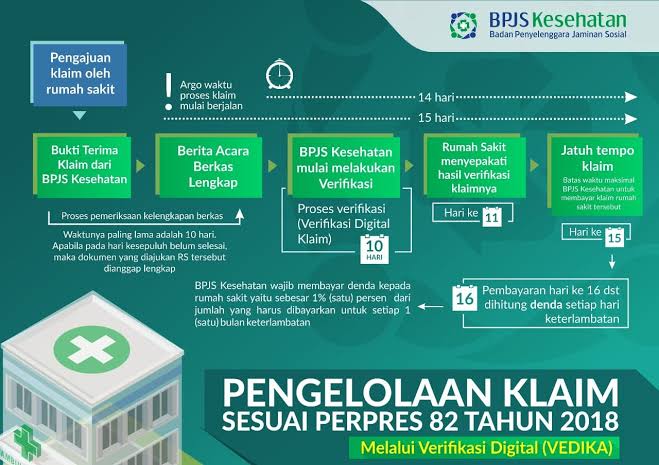
Alur Pembayaran Klaim RS oleh BPJS Kesehatan
Berdasarkan informasi resmi dari pihak BPJS Kesehatan, ini urutan pembayaran klaim rumah sakit dari BPJS Kesehatan.
- Peserta BPJS Kesehatan BerobatPasien berobat dapat berobat ke rumah sakit tanpa harus memikirkan biaya pelayanan.
- Rumah Sakit Mengumpulkan DataSetiap bulan, rumah sakit mendokumentasikan semua data peserta BPJS Kesehatan yang sudah berobat sesuai prosedur. Semua data dirapikan jadi dokumen klaim.
- Klaim Diajukan ke BPJS KesehatanDokumen klaim yang sudah lengkap dimasukkan ke Sistem Informasi BPJS Kesehatan. Ini semacam “tagihan” dari rumah sakit.
- BPJS Kesehatan Lakukan PengecekanBPJS Kesehatan akan memverifikasi dokumen klaim yang diajukan oleh rumah sakit. Tujuannya agar pembayaran klaim dilakukan sesuai prosedur dan aturan yang berlaku.
- Klaim DibayarJika semua lengkap dan sesuai, BPJS Kesehatan akan membayar klaim ke Rumah Sakit, paling lambat 15 hari kalender setelah berkas diterima lengkap dan diverifikasi, dana langsung cair.
4 Status Klaim setelah Diverifikasi oleh BPJS Kesehatan
Berikut penjelasan tentang status klaim rumah sakit oleh BPJS Kesehatan.
- Layak
Klaim lengkap dan sesuai aturan. Tinggal tunggu, dana cair maksimal 15 hari kalender setelah berkas diterima lengkap. - Pending
Ada klaim yang perlu dikonfirmasi ke RS dan dapat diajukan kembali setelah mendapatkan jawaban konfirmasi. - Dispute
Masih diperlukan pendalaman klaim yang diajukan karena belum ada ketentuan yang mengatur secara spesifik terhadap klaim yang diajukan. - Tidak Layak
Klaim tidak bisa dibayar karena tidak sesuai aturan/regulasi.
*Klaim Pending dan Dispute akan dibayarkan ke rumah sakit, apabila sudah ada dasar verifikasi yang jelas.
Contoh KasusRumah Sakit X mengajukan 1000 kasus klaim dengan total biaya Rp 50.000.000 ke BPJS Kesehatan. Setelah diverifikasi BPJS Kesehatan:
- 950 klaim dengan total biaya Rp 45.000.000 dinyatakan layak
- 50 klaim dengan total biaya Rp 5.000.000 dinyatakan pending
BPJS Kesehatan akan langsung membayar 950 klaim dengan total biaya Rp 45.000.000 ke rumah sakit, paling lama 15 hari kalender
– Sisa 50 klaim pending dengan total biaya Rp 5.000.000 akan dikonfirmasi ulang ke rumah sakit untuk diperbaiki atau dilengkapi, sebelum nantinya dilakukan verifikasi kembali dan dilakukan pembayaran.